Các bác sĩ Bệnh viện Việt Nam - Thụy Điển Uông Bí đã thực hiện thành công một ca mổ cấp cứu cắt toàn bộ dạ dày, nạo vét hạch cho người bệnh mắc ung thư dạ dày và đang gặp biến chứng chảy máu nguy hiểm.
Người bệnh L.M.L. (Liên Khê, Thủy Nguyên, Hải Phòng) phát hiện ung thư dạ dày từ năm 2022. Tuy nhiên vì lý do cá nhân mà người bệnh đã từ chối phẫu thuật. Đợt này người bệnh phải nhập viện do đau nhiều, nôn ra máu, cơ thể suy kiệt. Sau khi thực hiện các xét nghiệm cần thiết, người bệnh được chẩn đoán ung thư dạ dày giai đoạn III, biến chứng chảy máu nghiêm trọng. Không có thời gian để chần chừ, các bác sĩ quyết định truyền máu song song tiến hành ca phẫu thuật cấp cứu.
Sau khoảng 2 giờ, các bác sĩ đã tiến hành cắt toàn bộ dạ dày, nạo vét các tổ chức xung quanh dạ dày, ngăn chặn tình trạng chảy máu và thực hiện nối phần thực quản với ruột non theo kiểu Roux-en-Y để lập lại lưu thông tiêu hóa.
Ca phẫu thuật được diễn ra nhanh chóng và an toàn. Sau phẫu thuật, người bệnh được chăm sóc đặc biệt, nâng cao dinh dưỡng tĩnh mạch, kết hợp dinh dưỡng qua đường tiêu hóa sớm. Sau 4 ngày, người bệnh hồi phục tốt và được ăn uống trở lại.
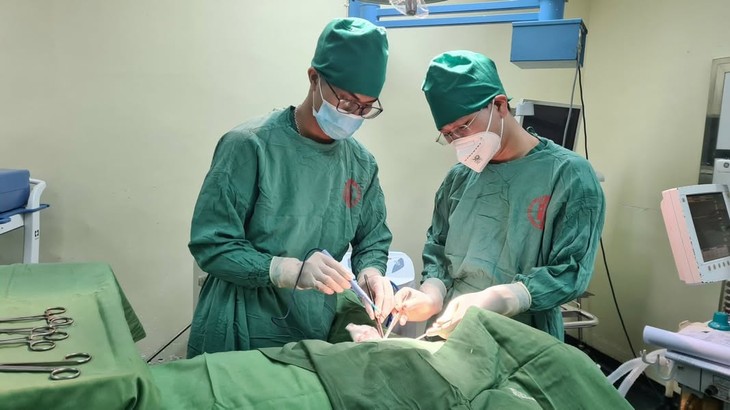 |
Ca phẫu thuật cho bệnh nhân - Ảnh BVCC |
Người bệnh L. xúc động chia sẻ: "Tôi thực sự biết ơn đội ngũ y bác sĩ tại Bệnh viện Việt Nam - Thụy Điển Uông Bí đã cứu sống tôi. Nhờ họ, tôi có thể tiếp tục sống và có thêm thời gian bên gia đình. Nếu tôi đồng ý phẫu thuật sớm hơn có lẽ ca phẫu thuật của tôi sẽ đơn giản hơn rất nhiều và không phải tổn hại nhiều đến sức khỏe như vậy. Tôi hy vọng những người bệnh khác sẽ tuân thủ điều trị của bác sĩ để chiến đấu với căn bệnh ung thư.
Theo ThS.BS Phạm Đức Tuấn, Khoa Phẫu trị - Xạ trị và Y học hạt nhân Bệnh viện cho biết: Ung thư dạ dày là một trong những loại ung thư phổ biến và nguy hiểm, gây ra nhiều biến chứng nghiêm trọng, bao gồm cả chảy máu dạ dày.
Như trường hợp người bệnh L. thì việc phẫu thuật cắt toàn bộ dạ dày là một giải pháp điều trị hiệu quả, giúp nâng cao cơ hội sống và cải thiện chất lượng cuộc sống của người bệnh. Phẫu thuật sẽ giúp loại bỏ hoàn toàn dạ dày và hạch, giúp ngăn chặn sự lan rộng của ung thư và kiểm soát tình trạng chảy máu dạ dày.
Biết sớm các yếu tố nguy cơ để giảm ung thư
GS.TS Nguyễn Bá Đức, Phó chủ tịch Hội Ung thư Việt Nam cho biết, ung thư dạ dày là loại ung thư phổ biến trên thế giới và tại Việt Nam đứng hàng thứ 3. Theo thống kê năm 2020, chỉ tính riêng nam giới Việt Nam ghi nhận 11.059 ca chiếm 11.2%. 75% bệnh nhân ung thư dạ dày đi khám thì bệnh đã ở giai đoạn cuối.
Các triệu chứng của ung thư dạ dày thường là mơ hồ và không đặc hiệu. Hay gặp nhất là chứng khó tiêu, có thể kèm theo khó chịu, đau âm ỉ, chướng bụng, ợ hơi, buồn nôn, chán ăn.
Những triệu chứng này dễ bị bỏ qua nhưng bạn phải đi khám khi những biểu hiện này kéo dài hơn 2 tuần. Ngoài ra, có thể có các biểu hiện nôn, gầy sút, mệt mỏi, thiếu máu, đau bụng hoặc ỉa phân đen.
Đặc biệt, theo GS.TS Đức, ung thư dạ dày đứng thứ 2 về nguyên nhân tử vong do ung thư trên toàn thế giới. Phát hiện muộn tỷ lệ sống sau 5 năm thấp, chỉ khoảng 20 – 25% nhưng phát hiện sớm tăng tỷ lệ khỏi bệnh lên 60 – 65%. Vì vậy, cần biết các yếu tố nguy cơ để phòng tránh và theo dõi phát hiện sớm. Các yếu tố nguy cơ bao gồm:
 |
Biểu hiện ung thư dạ dày - Ảnh minh họa |
Các tổn thương tiền ung thư: Viêm dạ dày mạn tính kéo dài sẽ dẫn đến viêm teo mạn tính niêm mạc dạ dày, tiếp theo là các biến đổi dị sản của tế bào, tiếp đến là các biến đổi loạn sản tế bào qua từng mức nhẹ, vừa đến nặng và biến đổi cuối cùng là ung thư.
Yếu tố môi trường: Quan sát cho thấy những người di cư từ những vùng, nước có tỷ lệ mắc ung thư dạ dày thấp, thì nguy cơ mắc ung thư dạ dày của nhóm dân cư này cũng giảm xuống. Kết quả này cho thấy rõ vai trò của yếu tố môi trường liên quan đến ung thư dạ dày.
Tập quán sống: Yếu tố ung thư dạ dày tăng lên khi ăn các thức ăn có chứa Nitrates và Nitrites như: Thịt hun khói, thịt cá ướp muối, cũng như rau, dưa muối ... Trái lại ăn nhiều rau hoa quả tươi giàu vitamin A, C tỷ lệ ung thư dạ dày thấp.
Hút thuốc lá làm tăng đáng kể tỷ lệ ung thư dạ dày, đặc biệt là ung thư dạ dày phần tâm – phình- vị.
Nhiễm vi khuẩn: Virus Epstein – Barr có vai trò đặc biệt trong ung thư vòm nhưng nghiên cứu cũng cho thấy Virus Epstein – Barr có trong tế bào của 13% các bệnh nhân ung thư dạ dày và một số tế bào ở dạ dày giống với tế bào ung thư vòm. Trái lại không tìm thấy virus Epstein – Barr trong các tế bào của các tổn thương loét lành tính, hoặc các tổ chức bình thường. Người ta ước tính có khoảng 5-10% ung thư dạ dày có liên quan đến virus Virus Epstein – Barr trên toàn thế giới.
Helicobacter pylory (HP): Nhiều giả thuyết cho rằng HP là nguyên nhân ung thư dạ dày, đặc biệt là ung thư 1/3 dưới. HP gây viêm niêm mạc dạ dày mạn tính nhất là viêm mạn teo đét và dị sản ruột được coi là thay đổi tiền ung thư. Gần đây người ta còn thấy rằng HP có 1 týp nào đó có thể gây những biến đổi hóa học của một số loại thức ăn có nguy cơ ung thư cao thành các chất hóa học làm tổn thương DNA của tế bào niêm mạc dạ dày.
Tình trạng kinh tế xã hội: Những người ở mức kinh tế xã hội thấp có tỷ lệ mắc ung thư dạ dày vùng thân vị cao gấp 2 lần trong cộng đồng dân cư. Ngược lại những cư dân có mức kinh tế xã hội cao lại có tỷ lệ mắc ung thư dạ dày vùng tâm vị.
Chỉ số BMI: Những người béo phì dễ bị ung thư hơn những người bình thường nhất là ung thư phần tâm vị. Gần một nửa bệnh nhân ung thư dạ dày phần tâm vị liên quan đến thuốc lá và béo phì.
Phẫu thuật dạ dày: Việc cắt dạ dày điều trị các bệnh lành tính làm tăng nguy cơ ung thư ở phần dạ dày còn lại từ 1,5 – 3 lần sau phẫu thuật ban đầu 10 – 20 năm mà không phụ thuộc vào bệnh. Vì vậy, khám sàng lọc thường quy rất có ý nghĩa.
Tuổi và giới: Nam giới có tỷ lệ ung thư dạ dày gấp đôi nữ giới ở mọi thống kê ở Việt Nam, Nhật Bản và Mỹ. Tuổi thường gặp từ 50 trở lên, càng nhiều tuổi khả năng bị ung thư dạ dày càng cao. Tuy nhiên, hiện tại ung thư dạ dày xuất hiện ở cả người trẻ 20, 30 tuổi.
Nhóm máu và thiếu máu: Người có nhóm máu A hay bị ung thư dạ dày hơn các nhóm máu O, B, AB. Trong các bệnh nhân ung thư dạ dày có khoảng 20% bệnh nhân nhóm máu A. Thiếu máu ác tính là hậu quả của viêm dạ dày mạn tính tự miễn. Tần suất mắc bệnh tăng 2 – 3 lần so với tần suất trong cộng đồng chung.
Yếu tố di truyền: Gen di truyền viêm teo dạ dày mạn tính có thể truyền từ mẹ sang con chiếm 48%. Ngoài ra, ung thư dạ dày còn liên quan đến một số hội chứng di truyền như bệnh ung thư đại trực tràng di truyền không đa polyp, bệnh đa polyp tuyến, hội chứng Peutz Jeghers.
Gần đây người ta phát hiện sự đột biến di truyền của E – cadherin gen (CDH1), xảy ra trong tế bào sinh dục có liên quan đến ung thư dạ dày di truyền. Sự thay đổi gen CDH1 được tìm thấy 50% ở các bệnh nhân ung thư dạ dày, khi gen này bị đột biến nó mất khả năng kiểm soát tế bào, điều này cho thấy E – cadherin gen là một gen ức chế sự phát sinh và phát triển của tế bào ung thư dạ dày.
Các bệnh lý làm tăng nguy cơ ung thư dạ dày: Viêm teo dạ dày mạn tính, dị sản ruột, loét dạ dày lành tính, Polyp tuyến dạ dày, Polyp tuyến có tính gia đình; Bệnh thực quản Barret....
Chẩn đoán ung thư dạ dày sớm vẫn chủ yếu dựa vào nội soi, bấm sinh thiết nhiều vị trí nghi ngờ.
Để phát hiện sớm bệnh những người từ 45 tuổi trở lên định kỳ 6 tháng được nội soi dạ dày 1 lần.
Những người có yếu tố nguy cơ cao, có triệu chứng lâm sàng nghi ngờ nên đi khám và soi dạ dày.
Chỉ có nội soi sinh thiết từ 3 mảnh trở lên mới có hy vọng chẩn đoán sớm, chẩn đoán chính xác ung thư dạ dày.