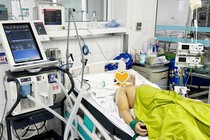
Hôn mê sâu do sốc nhiệt
Theo đó, khoảng 10h ngày 30/5, bệnh nhân L.T.S. (47 tuổi), được đưa đến cấp cứu tại Bệnh viện Đa khoa tỉnh Quảng Trị trong tình trạng bất tỉnh với chẩn đoán bị mất nước, sốc nhiệt dẫn đến tổn thương đa cơ quan, tổn thương não không hồi phục, nguy cơ tử vong cao.
Bác sĩ Hoàng Ngọc Huỳnh, Phó trưởng khoa Hồi sức tích cực Chống độc (Bệnh viện Đa khoa tỉnh Quảng Trị) cho biết, lúc tiếp nhận, các bác sĩ tập trung hỗ trợ tối đa cho bệnh nhân. Sau khi tiến hành cấp cứu, mạch của bệnh nhân đập trở lại và phải thở máy.
Khoảng 16h30 cùng ngày, bệnh nhân được đưa vào cấp cứu tại Bệnh viện Trung ương Huế trong tình trạng hôn mê sâu do sốc nhiệt. Các bác sĩ tiến hành cấp cứu ngưng tim cho bệnh nhân nhưng không thành công.
 |
Bệnh nhân thời điểm được đưa vào cấp cứu tại Bệnh viện Đa khoa tỉnh Quảng Trị - Ảnh BVCC |
Nhận biết và phân biệt nhóm sốc nhiệt
ThS. Phạm Đăng Hải, Khoa Hồi sức tích cực - Bệnh viện Trung ương Quân đội 108 cho biết, sốc nhiệt là tình trạng tăng thân nhiệt nghiêm trọng (>40 độ C) kèm theo rối loạn hoạt động của các cơ quan như thần kinh, hô hấp, tuần hoàn,… dẫn đến rối loạn ý thức hoặc hôn mê.
Sốc nhiệt được chia thành 2 nhóm: sốc nhiệt kinh điển và sốc nhiệt do gắng sức, hai thể này khác nhau về cơ chế nhưng biểu hiện lâm sàng giống nhau.
Sốc nhiệt kinh điển: Hay gặp ở người già, cơ thể suy nhược, trẻ em, người có bệnh tim mạch, bệnh thần kinh, hay các rối loạn nội tiết. Tiếp xúc một cách thụ động với một môi trường có nhiệt độ cao trong nhiều giờ hoặc nhiều ngày.
Sốc nhiệt do gắng sức: Hay gặp những người trẻ, khỏe mạnh với hệ điều hòa nhiệt độ bình thường. Thường phơi nhiễm với nhiệt độ môi trường tăng cao và đồng thời do sự sinh nhiệt lúc thể dục, gắng sức.
Nhìn chung thì nguyên nhân chính là tốc độ sinh nhiệt vượt quá khả năng của cơ thể đào thải nhiệt. Sự tiến triển thành sốc nhiệt và tổn thương cơ quan đích có liên quan tới đáp ứng sinh lý của tăng nhiệt độ, ngộ độc nhiệt trực tiếp, và đáp ứng viêm.
Khi nhiệt độ tăng cao quá mức tế bào có thể chịu đựng dẫn tới thoái hoá protein. Cơ thể có thể bị tổn thương trong thời gian từ 45 phút tới 8 giờ sau khi thân nhiệt là 420C. Hầu như tất cả các tế bào đều tự bảo vệ bằng cách sinh ra protein bảo vệ nhiệt nhằm kéo dài sự tồn tại. Sự tăng loại protein này còn xuất hiện cả trong thiếu máu, thiếu oxy, nội độc tố, cytoxin viêm. Những trường hợp có nồng độ protein này thấp đều dễ bị tổn thương nhiệt như tuổi cao, mất thích nghi khí hậu hoặc đa gen.
Đáp ứng viêm: Sau khi bị stress nhiệt, sản sinh ra nhiều chất trung gian của đáp ứng viêm nhằm bảo vệ và sửa chữa tổn thương. Những cytokine và interlerkin tạo ra sốt, làm tăng tính thấm thành ruột dẫn tới tạo các nội độc tố. Chúng kết hợp lại làm suy giảm khả năng điều hoà nhiệt và phòng ngừa tụt huyết áp, tăng nhiệt độ...
Biểu hiện là:
- Nhiệt độ cơ thể trên 40 độ C;
- Da nóng và khô (toát mồ hôi hiện diện trong một nửa các trường hợp của say nóng lúc hoạt động vật lý).
- Các dấu hiệu sớm và các triệu chứng gồm có: mệt, đau đầu, khó thở, đỏ mặt, mửa và ỉa chảy.
- Rối loạn tim mạch: rối loạn nhịp tim, hạ huyết áp.
- Rối loạn hô hấp: khó thở, suy hô hấp, hội chứng suy hô hấp cấp tiến triển.
- Rối loạn thần kinh trung ương: cơn động kinh và hôn mê.
- Suy gan, suy thận.
- Rối loạn đông máu.
- Tiêu cơ vân.
Sốc nhiệt có thể gây biến chứng cho tất cả các cơ quan
- Tim mạch: nhịp nhanh xoang, tụt huyết áp, thay đổi ST-T, tăng men tim, thủng cơ tim
- Phổi: phù phổi, viêm phổi, kiềm hô hấp và ARDS
- Thận: tiêu cơ vân, suy thận cấp, hoại tử ống thận cấp
- Điện giải: hạ kali máu, tăng kali máu, hạ calci máu, tăng natri máu, hạ đường huyết, tăng uric máu.
- Huyết học: Rối loạn đông máu, hội chứng đông máu rải rác nội mạch
- Thần kinh: liệt nửa người, hôn mê, mất trí nhớ, thay đổi tính cách, thất điều, thất ngôn
- Gan: vàng da, hoại tử tế bào gan, suy gan.
Điều trị kịp thời để tránh tử vong
ThS hải cho biết, tiên lượng xấu tỉ lệ với thời gian từ lúc tăng thân nhiệt tới lúc được điều trị. Điều trị sớm, bù dịch đầy đủ, điều trị tích cực biến chứng, tỉ lệ sống đạt > 90%.
Điều trị ngay lập tức phải hạ thân nhiệt và hỗ trợ chức năng các cơ quan là 2 nhiệm vụ chính
Ngoài bệnh viện:
- Làm mát ngay tức thì và hỗ trợ suy chức năng cơ quan
- Đưa bệnh nhân ra khỏi môi trường nóng, cởi bỏ quần áo, chuyển tới nơi bóng râm.
- Hỗ trợ đường thở, hô hấp, tuần hoàn bằng đặt đường truyền tĩnh mạch, thở oxy, thông khí hỗ trợ nếu có chỉ định.
- Ngay lập tức hạ thân nhiệt bệnh nhân bằng mọi cách có thể nhưng không gây cản trở việc vận chuyển bệnh nhân đến bệnh viện, mục đích là phải hạ thân nhiệt ngay xuống dưới 39,40C. Vận chuyển bằng xe có điều hòa nhiệt độ hoặc mở cửa sổ, có thể vừa vận chuyển vừa hạ nhiệt bệnh nhân.
Tại khoa hồi sức
- Bù nước và điện giải
- Làm lạnh bệnh nhân càng nhanh càng tốt, lý tưởng nhất là hạ được thân nhiệt xuống 0,2 độ C/ phút, nhiệt độ trực tràng xuống 38 độ C, nhiệt độ da xuống 30- 33 độ C, tránh hạ quá vì gây tác dụng phụ do hạ thân nhiệt.
- Nhanh chóng ổn định chức năng hô hấp tuần hoàn, thở máy khi có suy hô hấp, bù dịch theo áp lực tĩnh mạch trung tâm, sử dụng các thuốc nâng huyết áp nếu cần, tránh các thuốc kích thích.
- Khi có biểu hiện tiêu cơ vân phải bù nhiều dịch và lợi tiểu.
- Hỗ trợ tích cực các cơ quan khi có suy đa tạng như lọc máu liên tục, lọc gan, tuần hoàn ngoài cơ thể.
Các biện pháp làm lạnh
Làm lạnh bên ngoài theo theo nguyên lý dẫn truyền
- Ngâm bệnh nhân trong nước đá là biện pháp làm lạnh có hiệu quả cao tuy nhiên có nhiều bất lợi như gây co mạch ngoại vi, rét run, hạ thân nhiệt quá, khó theo dõi các chức năng sống. Hiện nay nhiều tác giả sử dụng nước lạnh 20- 25 độ C để ngâm bệnh nhân nhằm khắc phục nhược điểm trên. Khi ngâm phải để đầu trên mặt nước, theo dõi sát các chức năng sống.
- Đặt các túi chườm đá vào vùng bẹn, nách, cổ.
- Sử dụng chăn làm lạnh (Cooling blankets).
Làm lạnh bên trong:
- Dùng nước đá để rửa dạ dày hoặc thụt hậu môn.
- Dùng nước đá để rửa màng bụng (ít dùng).
- Đặt catheter lạnh (Cooling line catheter) vào trong tĩnh mạch chủ trên với phương tiện làm lạnh CoolGard.
- Hạ thân nhiệt bằng tuần hoàn ngoài cơ thể.
Làm lạnh theo nguyên lý bốc hơi và đối lưu
- Cởi bỏ quần áo, đặt trong phòng lạnh 20- 22 độ C và quạt.
- Phun nước 25- 30 độ C và quạt.
- Phủ gạc ướt 20- 25 độ C lên bệnh nhân và quạt.
- Sử dụng đơn vị làm lạnh đặc biệt (Body cooling unit) là một giường đặc biệt có thể phun nước dạng nguyên tử hóa (Atomized water) ở nhiệt độ 15 độ C và không khí ấm 45 độ C trên toàn bộ bề mặt cơ thể để giữ nhiệt độ da ở mức 32-33 độ C.
Sốc nhiệt hoàn toàn có thể phòng tránh được, hiểu biết về những rối loạn do sốc nhiệt giúp chúng ta giảm được tỷ lệ bệnh tật và tỷ lệ tử vong.
Cụ thể những việc cần làm:
- Phân loại các đối tượng có nguy cơ để có các biện pháp phòng chống và kế hoạch rèn luyện phù hợp.
- Khuyến khích các tổ chức đoàn thể có các chương trình phổ biến rộng rãi về dấu hiệu, triệu chứng và nguy cơ của bệnh để giúp chẩn đoán và điều trị sớm.
- Mỗi cá nhân đều phải tự rèn luyện để thích nghi với nóng, lập thời gian luyện tập thể lực vào lúc mát trong ngày, giảm bớt vận động thể lực vào lúc thời tiết quá nóng.
- Uống đủ nước và muối
- Khi có các bệnh lý nguy cơ thì không được tập luyện trong điều kiện thời tiết quá nóng.
- Mặc quần áo rộng, nhẹ, thoáng và sáng màu.