Mang thai vốn là hành trình kỳ diệu nhưng cũng đầy rủi ro, đặc biệt với những ca sinh non nguy kịch. Sau hơn 4 tháng nằm điều trị đặc biệt, ngày 12/11, bé gái được đặt tên thân mật là Tiểu Trần Tinh (tên đã thay đổi), sinh non hồi tháng 7 tại một bệnh viện ở Trung Quốc, đã chính thức được xuất viện.
Được biết, bé chào đời ở tuần thai 25+ với cân nặng chỉ 255 gram - tương đương trọng lượng một quả táo. Và theo số liệu công bố, đây là mức cân nặng thấp nhất của trẻ sinh non được cứu sống tại Trung Quốc cho đến nay.

Em bé chào đời với cân nặng 255 gram, bằng một quả táo.
Ngược về quá khứ, rạng sáng ngày 8/7, khoảng 4 giờ, mẹ của bé - một thai phụ đang mang thai chưa đến 6 tháng xuất hiện tình trạng tăng huyết áp đột ngột dẫn đến xuất huyết não. Chị được đưa ngay tới bệnh viện trong tình trạng nguy kịch. Do biến chứng sản khoa nặng, thai nhi buộc phải chào đời sớm gần 4 tháng so với dự kiến.
Khi được đưa ra khỏi bụng mẹ, bé Tiểu Trần Tinh chỉ nặng tương đương một quả táo cỡ trung bình. Cơ thể bé tím tái, da trong suốt như lớp thạch mỏng, hơi thở yếu ớt, gần như không có phản xạ. Điểm Apgar sau 1 phút chỉ đạt 2/10 - mức biểu hiện tình trạng nguy kịch. Các bác sĩ cho biết ngọn lửa sự sống của bé lúc đó gần như sắp tắt.
Theo tiêu chuẩn y khoa, trẻ chào đời trước 28 tuần được xếp vào nhóm siêu non tháng, còn trẻ dưới 1.000 gram thuộc nhóm siêu nhẹ cân. Đây là hai nhóm có tỷ lệ biến chứng và tử vong cao nhất trong sơ sinh học. Với cân nặng chỉ 255 gram, khả năng sống sót của bé ban đầu gần như bằng không. Tuy nhiên, tập thể bác sĩ và điều dưỡng Khoa Sơ sinh đã quyết định nỗ lực hết sức để cứu lấy sinh mạng nhỏ bé này.
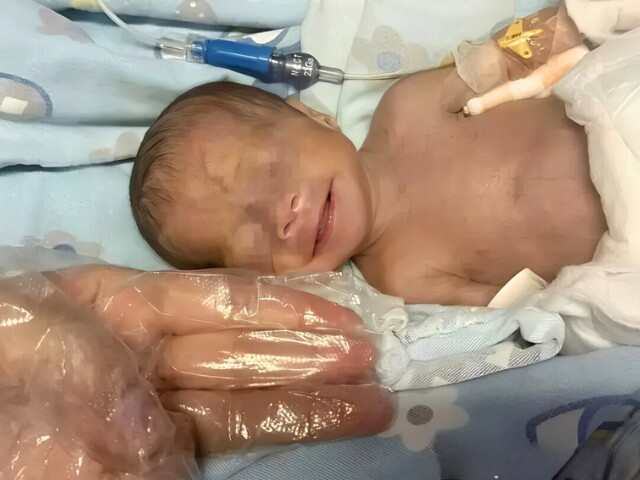
Em bé trải qua 128 ngày giành lại sự sống, gặp nhiều vấn đề sức khỏe.
Trong suốt 128 ngày điều trị, bé Tiểu Trần Tinh phải vượt qua liên tiếp 4 “cửa ải” nguy hiểm: suy hô hấp nặng, nhiễm trùng huyết, rối loạn tuần hoàn và rối loạn tiêu hóa - dinh dưỡng. Mỗi giai đoạn đều tiềm ẩn nguy cơ tử vong cao.
Ngay sau khi chào đời, bé rơi vào tình trạng ngạt nặng và hội chứng suy hô hấp. Phổi bé chưa phát triển hoàn chỉnh, gần như không thể tự thở. Đội ngũ điều trị lập tức triển khai chiến lược hỗ trợ hô hấp theo từng nấc thang, bắt đầu bằng thông khí xâm lấn, sau đó chuyển sang hỗ trợ không xâm lấn khi tình trạng cải thiện.
Trong quá trình này, những cơn nguy kịch liên tục xuất hiện, buộc các bác sĩ phải điều chỉnh thông số máy thở từng giờ. Sau nhiều tuần, bé dần có khả năng tự thở.
Khi vấn đề hô hấp vừa tạm ổn, bé lại đối mặt với tình trạng nhiễm trùng huyết nặng - biến chứng rất phổ biến ở trẻ cực non tháng. Bác sĩ xây dựng phác đồ kháng sinh tối ưu, đồng thời tiến hành đặt catheter tĩnh mạch rốn và catheter tĩnh mạch trung tâm nhằm đảm bảo đường truyền cho dinh dưỡng và thuốc. Hệ thống “đường sinh mệnh” này giúp bé duy trì năng lượng và chống chọi với nhiễm trùng kéo dài.
Song song đó, hệ tuần hoàn của bé cũng bị rối loạn nghiêm trọng. Tình trạng còn ống động mạch, rối loạn đông máu và các chỉ số chuyển hóa bất thường liên tục đe dọa sự sống của trẻ. Các bác sĩ phải dùng thuốc điều chỉnh tuần hoàn, kiểm soát đông máu và theo dõi sát sao từng biến động nhỏ để ổn định chức năng tim mạch.
Một thách thức không kém phần nghiêm trọng là hệ tiêu hóa chưa phát triển. Bé từng nhiều lần xuất hiện rối loạn dung nạp, nguy cơ viêm ruột hoại tử - biến chứng tử vong hàng đầu ở trẻ cực non tháng. Ê-kíp điều trị buộc phải cho bé tạm ngừng ăn bằng đường miệng, chuyển sang phương pháp nuôi dưỡng tĩnh mạch toàn phần.
Khi đường ruột bắt đầu có dấu hiệu hồi phục, nhóm điều trị tăng dần lượng sữa theo quy trình cực kỳ chặt chẽ. Bệnh viện đã sử dụng nguồn sữa mẹ hiến tặng từ ngân hàng sữa mẹ nhằm đảm bảo dinh dưỡng lành tính, giảm nguy cơ nhiễm trùng và tối ưu sự phát triển của trẻ.
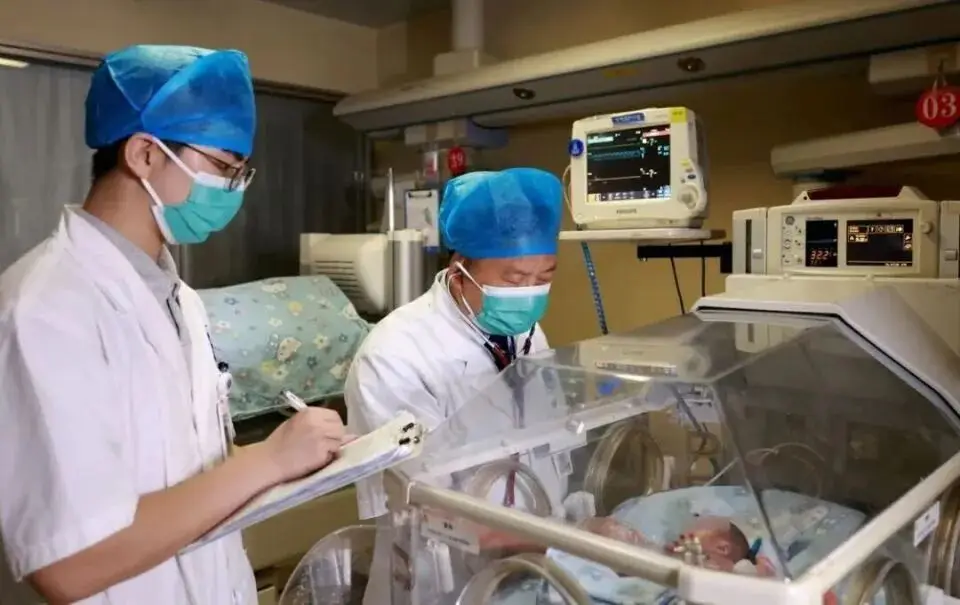
Sau thời gian điều trị tích cực, bé đã được hơn 1,6 kg.
Trải qua hơn 4 tháng kiên trì điều trị, bé Tiểu Trần Tinh dần vượt qua mọi giai đoạn nguy hiểm. Thời điểm xuất viện, cân nặng của bé đạt 1,645 gram - gấp hơn 6 lần so với lúc chào đời. Bé có thể tự thở, bú sữa và các chỉ số sinh tồn đều ổn định.
Bác sĩ điều trị cho biết, hành trình chữa trị cho bé là một thử thách lớn đối với tập thể bác sĩ: “Tình trạng của bé ngay từ đầu đã vô cùng nguy cấp. Mỗi bước tiến đều là nỗ lực tổng hợp của cả đội ngũ. Từ hỗ trợ hô hấp, chống nhiễm trùng, ổn định tuần hoàn đến nuôi dưỡng, tất cả đòi hỏi sự chính xác tuyệt đối”.
Ngày bé xuất viện, cha bé - anh Ôn xúc động không giấu được nước mắt: “Con tôi có thể sống sót là điều kỳ diệu. Gia đình tôi biết rằng chính sự tận tâm của đội ngũ y bác sĩ đã cứu lấy con và mang lại hy vọng cho chúng tôi”.
Câu chuyện của bé Tiểu Trần Tinh không chỉ ghi thêm một dấu mốc trong ngành sơ sinh Trung Quốc, mà còn là minh chứng cho sự tiến bộ của y học hiện đại và nỗ lực không ngừng của đội ngũ y tế trong hành trình giành giật sự sống cho những sinh linh nhỏ bé nhất.
Những nguy cơ cho mẹ và bé khi chuyển dạ sinh non
Sinh non - khi thai được chào đời trước 37 tuần luôn đi kèm nhiều nguy cơ cho cả mẹ và bé. Các bác sĩ khuyến cáo thai phụ cần được theo dõi chặt chẽ trong suốt thai kỳ, đặc biệt nếu có tiền sử biến chứng, và sinh non cần được thực hiện tại cơ sở y tế có đơn vị chăm sóc trẻ sơ sinh chuyên sâu. Dưới đây là những nguy cơ cần biết:
a. Nguy cơ với mẹ:
- Chảy máu sau sinh: Do tử cung co hồi kém và sinh non có thể đi kèm nhau bong non.
- Nhiễm trùng: Mẹ dễ bị nhiễm trùng tử cung, nước ối hoặc vết mổ.
- Tiền sản giật, huyết áp cao: Đặc biệt khi nguyên nhân sinh non là biến chứng sản khoa như tăng huyết áp hoặc xuất huyết não.
b. Nguy cơ với bé:
- Hệ hô hấp yếu: Phổi chưa trưởng thành, dễ mắc hội chứng suy hô hấp.
- Suy dinh dưỡng và phát triển chậm: Cân nặng thấp, cơ quan chưa hoàn thiện, cần nuôi dưỡng đặc biệt.
- Nhiễm trùng và rối loạn tuần hoàn: Trẻ sơ sinh non tháng dễ mắc nhiễm trùng huyết, rối loạn nhịp tim hoặc huyết áp.
- Biến chứng lâu dài: Bao gồm vấn đề về thần kinh, học tập hoặc thị lực sau này.